Периферическая нейропатия представляет собой поражение нервов периферической нервной системы. Это нарушение может носить различный характер в зависимости от причины его возникновения, локализации повреждения и степени тяжести. В медицине выделяют более 100 форм нейропатий. В детском возрасте наиболее распространены наследственные моторносенсорные полиневропатии.
Что представляет собой периферическая нервная система?
Нервная система человека подразделяется на 2 больших отдела: центральную и периферическую. Первая включает в себя те структуры, которые находятся в головном мозге и позвоночном столбе. Ко второй относятся нервы, располагающиеся за пределами головного и спинного мозга.
Периферическая нервная система (ПНС) связывает их с рецепторами (чувствительными образованиями) и эффекторами (концевые отростки нервных клеток, передающие нервные импульсы к органам). В результате возникают приспособительные реакции организма, например, сокращение мышечной ткани или выделение секрета.
Частью периферической нервной системы является соматическая, которая снабжает кожу, мышцы, костный аппарат, некоторые внутренние органы нервами. Благодаря ей осуществляется взаимодействие с внешней средой. Другая составляющая ПНС – это вегетативная система, которая иннервирует органы. Она регулирует внутренние процессы, происходящие в организме.
Периферическая нейропатия представляет собой заболевание, при котором повреждаются периферические нервы, что может приводить к различным симптомам. Врачи отмечают, что основными проявлениями являются онемение, покалывание, боль и слабость в конечностях. Эти симптомы могут значительно ухудшать качество жизни пациентов, затрудняя выполнение повседневных задач.
Лечение периферической нейропатии зависит от причины заболевания. Врачами часто назначаются медикаменты, направленные на облегчение боли и восстановление нервной функции. Физиотерапия и специальные упражнения также могут помочь в реабилитации. Важно, чтобы пациенты обращались за медицинской помощью при первых признаках заболевания, так как ранняя диагностика и лечение могут существенно улучшить прогноз. Врачи подчеркивают, что комплексный подход к лечению, включающий как медикаментозную терапию, так и изменение образа жизни, является наиболее эффективным.

Что такое периферическая нейропатия?
Периферическая нейропатия – это поражение нервов. Так как ПНС охватывает практически весь организм человека, проявления периферической нейропатии могут быть самыми различными. Это не отдельное заболевание, а целый симптомокомплекс, который связан с разными состояниями.
В основе поражения лежат дегенеративные процессы, приводящие к повреждению и разрушению нервных волокон (их оболочек или стержней – аксонов). Они могут возникать под воздействием нескольких факторов, описанных ниже. Наиболее распространенными симптомами служат болевой синдром, нарушения чувствительности, слабость мышечной системы.
Что поражается?
При нейропатии ПНС могут повреждаться следующие части нервной системы:
- 12 пар черепных нервов, выходящих из головного мозга в области его основания. К ним относятся обонятельный, блуждающий, зрительный, глазодвигательный, тройничный, языкоглоточный нерв и другие. Соответственно, при их нарушении страдают органы головы. Блуждающий нерв также обеспечивает связь ЦНС с органами, расположенными в шее, груди и брюшной полости (исключая малый таз).
- 31 пара спинномозговых нервов, которые группируют в 5 сегментов – шейный, грудной, поясничный, крестцовый, копчиковый.
- Нервные сплетения – шейное, плечевое, поясничное, крестцовое.
При периферической нейропатии нарушается передача импульсов от частей тела в головной мозг. По симптоматике различают 4 основные формы таких нарушений. В наиболее тяжелых случаях могут ухудшаться жизненно важные процессы, такие, как дыхание, работа сердца.
Периферическая нейропатия – это заболевание, при котором повреждаются периферические нервы, отвечающие за передачу сигналов между центральной нервной системой и остальными частями тела. Люди, страдающие от этого состояния, часто описывают симптомы как покалывание, онемение, жжение или боль в конечностях. Эти ощущения могут варьироваться от легких до интенсивных и значительно ухудшать качество жизни. Причины нейропатии могут быть различными: диабет, алкогольная зависимость, инфекции, травмы или наследственные факторы. Лечение направлено на устранение основной причины, а также на облегчение симптомов. Это может включать медикаментозную терапию, физиотерапию и изменения в образе жизни. Важно своевременно обратиться к врачу, чтобы предотвратить дальнейшее прогрессирование заболевания и улучшить состояние.
Эпидемиология
Средняя распространенность периферической нейропатии в разных популяциях составляет 6-7%. Она встречается гораздо чаще, чем центральная (80-95% случаев). При различных состояниях вероятность развития нейропатии отличается.
Так, поражение периферической нервной системы отмечается у 20-40% пациентов, больных сахарным диабетом. При острой герпесвирусной инфекции оно развивается в 20-45% случаев. У онкологических пациентов в последней, терминальной стадии этот показатель достигает 90%.
В некоторых случаях клинические признаки поражения нервной системы становятся заметными через 5-10 лет после начала основного заболевания. У 10% больных сахарном диабетом сам диабет выявляется только после первых неврологических симптомов.
Причины
https://youtube.com/watch?v=x5bpbOpO_lw%3Ffeature%3Doembed
Периферическая нейропатия – это патологическое состояние, причины которого можно обобщить в несколько больших групп:
- травмы;
- эндокринные нарушения – недостаточная или избыточная функция щитовидной железы, сахарный диабет;
- обменные болезни – хроническая почечная или печеночная недостаточность, нарушение белкового обмена, при котором происходит отложение в тканях белково-полисахаридного комплекса амилоида (амилоидная полинейропатия);
- заболевания внутренних органов (обструктивная болезнь легких, патологии ЖКТ, сопровождающихся нарушением всасывания и дефицитом витаминов группы В);
- системные патологии соединительной ткани – узелковый периартериит (воспаление стенок артериальных сосудов с образованием микроаневризм, или «узелков»), системная красная волчанка (иммунокомплексное поражение соединительной ткани), склеродермия (аутоиммунное заболевание, при котором происходит нарушение микроциркуляции крови, возникает воспаление и замена функциональных тканей фиброзными);
- патологии кровеносной системы – появление в крови аномальных белков (при миеломе, опухолях и других заболеваниях);
- злокачественные новообразования;
- токсические отравления и прием некоторых лекарственных препаратов (включая злоупотребление алкоголем, наркоманию, интоксикацию свинцом);
- инфекционные заболевания, вакцинация и иммунодефицитные состояния.
Травмы
При травмах происходит нарушение целостности нервных волокон. Потенциал к восстановлению, который заложен в периферических нервах с момента рождения человека, сильно ограничен. Поэтому тяжелые травмы часто приводят к стойкой утрате работоспособности. При переломах смещенные кости оказывают также компрессию, или сдавливание корешков спинномозговых нервов.
Нарушение работы ПНС может возникнуть также при перенапряжении рук, что связано с трудовой деятельностью. При этом происходит местная травматизация нервных окончаний ладоней и пальцев. Этому способствуют производственная вибрация и воздействие химических веществ (растворители, смазки и другие).
Алкоголь и токсины
В структуре токсических нейропатий лидирует алкогольная полинейропатия. Она отмечается у 12-30% пациентов, страдающих хроническим алкоголизмом, а в латентной (скрытой) форме обнаруживается у 97% людей, которые злоупотребляют спиртными напитками.
Среди отравлений наиболее распространены следующие виды:
- свинцом, при котором возникают двигательные нарушения;
- мышьяком – использование препаратов для уничтожения насекомых, медицинских средств, а также при плавке металла (проявляется в виде мышечной слабости, нарушения чувствительности);
- фосфорорганическими веществами, которые входят в состав инсектицидов, смазочных средств, полимерных материалов.
Инфекции и аутоиммунные заболевания
Среди всех инфекционных заболеваний нейропатия чаще всего в тяжелой форме возникает при ВИЧ-инфекции. Различные варианты симптоматики отмечаются в 20-35% случаев, но при вскрытии признаки поражения ПНС выявляются у 95% больных.
Также высока распространенность нейропатии при следующих инфекциях (в скобках указано среднее количество пациентов в %):
- дифтерия (20%);
- клещевой боррелиоз (до 40%);
- герпес (до 45%);
- вирусный гепатит (до 42%);
- проказа (до 95%).
Лекарственные препараты
К развитию нейропатии может привести прием таких лекарственных средств, как:
- препараты, применяемые при химиотерапии – цитостатики для лечения опухолей (Винкристин, Бортезомиб и другие);
- платиносодержащие лекарства, также используемые при злокачественных опухолях;
- антиаритмические средства (Амиодарон);
- антигипоксические препараты (Пергексилин);
- противовоспалительные лекарства (Хлорохин, применяемый при малярии, амебиазе, системной красной волчанке, ревматоидном артрите, фотодерматозах);
- антипротозойные, антигельминтные препараты.
Типы, формы, симптомы
Периферическая нейропатия может проявляться в нескольких формах. Это связано с индивидуальными особенностями течения болезни и разнообразием этиологических факторов.
Выделяют следующие формы нейропатии:
- сенсорная;
- моторная;
- вегетативная;
- моно- и полинейропатия.
Сенсорная нейропатия
Для сенсорной (или чувствительной) нейропатии характерны следующие симптомы:
- изменение чувствительности кожного покрова (ее повышение или понижение);
- ощущение зуда, покалывания, жжения, онемения, ползающих «мурашек» в стопах ног или кистях;
- ложное чувство инородного тела в обуви;
- нечувствительность к высокой или низкой температуре, в результате которых могут развиваться ожоги и другие виды травм;
- боль, возникающая даже при легком прикосновении;
- образование язв при незначительном травмировании кожи;
- ухудшение рефлексов.
Моторная нейропатия
Моторная (или двигательная) нейропатия проявляется следующим образом:
- ухудшение мелкой моторики – неловкость при письме, завязывании шнурков на обуви, застегивании пуговиц, сложность при хватании и удерживании мелких предметов;
- неуверенность при ходьбе, спотыкающаяся, неровная походка, сложности при вставании из положения сидя;
- подергивания мышц, непроизвольные движения, судороги;
- мышечная слабость;
- в тяжелых случаях – параличи.
Вегетативная нейропатия
К симптомам вегетативной формы нейропатии относятся:
- пониженная (сухая кожа) или повышенная потливость;
- изменение моторики кишечника (диарея или запор);
- недержание мочи;
- нарушения слуха (снижение его остроты, ощущение шума или звона в ушах);
- головокружения;
- тахикардия, аритмия;
- импотенция у мужчин.
Мононевропатия
При мононейропатии поражается только один двигательный, чувствительный или смешанный нерв. Так, например, невропатия лицевого нерва проявляется в том, что возникает паралич мимических мышц. Такое состояние может возникнуть при сильном переохлаждении.
Мононейропатия чаще всего связана с компрессией периферического нерва или токсическим воздействием, что приводит к нарушению его функций в той или иной степени.
Полинейропатия
Поражение двух и более нервов называется полинейропатией. В европейских странах его наиболее распространенной причиной является сахарный диабет. Повреждение нервов возникает в результате нарушения их кровоснабжения, биохимических реакций (присоединение сахара к белковой оболочке нейронов) и других патологических процессов.
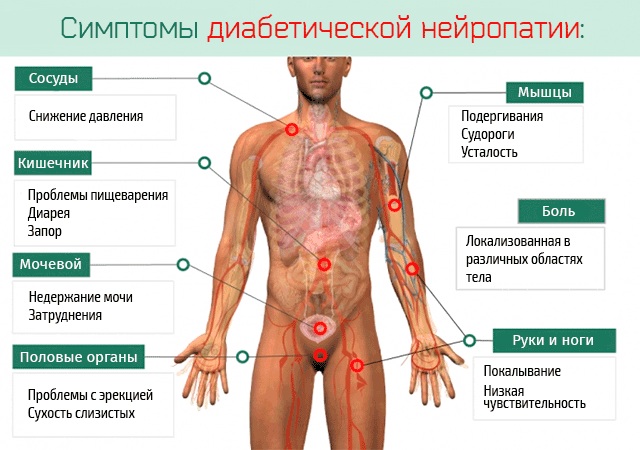
Для диабетической полинейропатии характерны следующие проявления:
- отсутствие или снижение рефлексов в нижних конечностях;
- синдром диабетической стопы (образование длительно незаживающих язв на ногах);
- потеря тактильной и вибрационной чувствительности;
- атрофия мышц и другие нарушения.
Периферическая нейропатия у детей
Кроме нарушений, перечисленных выше, существует целый ряд наследственных заболеваний, сопровождающихся возникновением периферической нейропатии:
- перонеальная мышечная атрофия, при которой нарушается миелиновая оболочка нервных волокон; основным признаком служит атрофия мышц нижних конечностей;
- полирадикулонейропатия – аутоиммунная воспалительная патология, проявляющаяся в снижении мышечной силы, ухудшении чувствительности, вегетативных расстройствах (тахикардия, падение артериального давления, аритмия, задержка выведения мочи и другие);
- болезнь Дежерина-Сотта, для которой характерна дистрофия периферических нервов; дебют заболевания возникает в первые годы жизни, приводя к ранней инвалидизации ребенка, и другие генетические нарушения.
Чаще всего эти патологии характеризуются формированием симметричной, постепенно прогрессирующей атрофии мышечной ткани.
Осложнения и последствия
К осложнениям периферической нейропатии относятся:
- потеря тепловой или болевой чувствительности;
- мышечная слабость;
- спонтанно возникающие боли;
- снижение рефлексов, ухудшение двигательной активности;
- болезненные спазмы;
- в тяжелых случаях – инвалидизация;
- недостаточность сфинктера, непроизвольное мочеиспускание в результате потери тонуса мышц мочевого пузыря;
- импотенция;
- при кардиальной форме – ортостатическая гипотензия (резкое падение давления при вставании, сопровождающееся головокружениями, обмороками), инфаркт миокарда, синдром внезапной смерти.
Наиболее тяжелые формы характерны для полинейропатий, которые затрагивают жизненно важные органы. Так, при диагностике последней разновидности (кардиальной) в последующие 5-10 лет умирает до 50% пациентов.
Когда обратиться к врачу? Диагностика
Обращаться к врачу нужно при появлении первых признаков, описанных выше, особенно если в анамнезе имеются диагностированные хронические заболевания, при которых может возникнуть данный симптомокомплекс. На первом этапе нужно обратиться к терапевту, который при необходимости направит к неврологу и другим узким специалистам.
Алгоритм диагностики включает:
- изучение общего состояния пациента, оценка рефлексов и двигательной способности, сбор анамнеза;
- электрофизиологические исследования;
- биохимические анализы.
Неврологическое обследование
Во время неврологического осмотра определяются следующие параметры:
- поверхностная чувствительность (на обеих стопах, голенях, бедрах, предплечьях, плечах; ватной палочкой и острым предметом);
- глубокая чувствительность (вибрационная чувствительность, используется градуированный камертон или биотензиометр, прикладываемый к большому пальцу и лодыжке);
- холодовая чувствительность (металлом и пластиком);
- мышечные рефлексы на конечностях (с помощью неврологического молоточка);
- мышечная сила.
Аппаратные, инструментальные исследования
К инструментальным методам диагностики относятся:
- электромиография, позволяющая определить электрическую активность мышечной ткани (электроды прикрепляются к поверхности кожи или вводятся в виде игл внутрь нее);
- электронейрография, которая помогает оценить снижение скорости распространения электрического импульса и потенциала действия нервных волокон (диагностика функционального состояния периферических нервов);
- МРТ и КТ нервных волокон в зоне их предполагаемого пережатия;
- ультразвуковое исследование нервов, позволяющее оценить их структуру и изменение характеристик.
Лабораторные методы
Из лабораторных методов применяются такие, как:
- биохимический анализ крови (определение тиреоидных гормонов, скорости оседания эритроцитов, уровня глюкозы, протеина, витаминов группы В);
- общий анализ мочи;
- биопсия икроножного нерва с последующим гистологическим исследованием;
- кожно-пункционная биопсия для оценки плотности нервного волокна, которая значительно снижается при нейропатии.
Лечение
Периферическая нейропатия – это патологическое нарушение, общая схема лечения которого включает в себя следующие мероприятия:
- устранение неблагоприятных факторов, вызывающих такое состояние;
- остановка процесса разрушения нервных волокон;
- восстановление нормальной проводимости нервов, мышечной силы и чувствительности.
Внутренние и местные средства
Назначение тех или иных средств зависит от вида заболевания, на фоне которого развилась нейропатия. Например, при сахарном диабете необходима нормализация уровня глюкозы в крови и постоянный контроль за ним.
Метаболики, регулирующие кровоток препараты
Антиоксидантные и метаболические средства помогают снизить разрушительное влияние токсического и дисметаболического воздействия. Основные характеристики данных препаратов указаны в таблице ниже.
| Название | Основной компонент | Фармакологический эффект | Дозировка |
| Актовегин | Депротеинизированный гемодериват | Улучшение микроциркуляции, обменных процессов в клетках, синтеза углеводов и белков. | На первом этапе – 1,2-2 г в день (внутривенно), в последующем – 600 мг 3 раза в сутки (перорально); длительный прием. |
| Берлитион | Альфа липоевая кислота (тиоктовая кислота) | Снижение выраженности окислительного стресса. | 600-900 мг в день в течение 3 месяцев (сначала внутривенно, затем перорально). |
| Тиоктацид | |||
| Тиогамма |
Витамины
Для восстановления нервных волокон и их миелиновой оболочки показана витаминотерапия препаратами, содержащими витамин B1 (тиамин), В6 (пиридоксин), В12 (цианкобаламин), которые вводятся внутривенно в виде раствора или перорально в таблетках. Средняя суточная дозировка для первых двух препаратов составляет по 100 мг, а для цианкобаламина – 100 мкг.
Обезболивающие
Периферическая нейропатия – это отклонение, которое практически всегда связано с болевым синдромом.
При сильной боли рекомендуется прием следующих препаратов (в скобках указана суточная дозировка):
- трициклические антидепрессанты – Амитриптилин (25-150 мг в 2 приема);
- ингибиторы обратного захвата серотонина и норадреналина, или СИОЗСН – Дулоксетин (60-120 мг в 1 прием), Венлафаксин (37,5 мг 2 раза);
- антиконвульсанты – Габапентин (1,2-3,6 г в 3 приема), Прегабалин (300-600 мг в 2 приема), Клоназепам (4-6 мг);
- опиоидный анальгетик – Трамадол (50 мг однократно).
При боли малой и средней интенсивности назначают нестероидные противовоспалительные средства – Диклофенак (100-150 мг в 2-3 приема), Ибупрофен (1,2 г), Ксефокам (8-16 мг в 2-3 приема), Мелоксикам (7,5-15 мг), Кеторолак (по 10 мг до 4 раз в сутки) и другие.
Стимуляторы проведения нервного импульса
В качестве препаратов, улучшающих проводимость нервных импульсов назначаются указанные в таблице ниже.
| Название | Основной компонент | Дозировка |
| Прозерин | Неостигмина метилсульфат | По 15 мг 2 раза в день |
| Галантамин | Галантамин | По 10 мг 3 раза в день |
| Ипигрикс | Ипидакрин | По 20 мг 2-4 раза в день |
Гомеопатия
Из гомеопатических средств применяются следующие:
- Травмагран;
- Коэнзим композитум;
- Дискус композитум;
- Невралго-Реум-Инъель;
- Траумель С;
- Эхинацея композитум.
Физиотерапия
Из физиотерапевтических способов лечения наиболее эффективным является электрофорез с лекарственными препаратами – чаще всего используются обезболивающее средство Новокаин (5% раствор) или ганглиоблокатор Бензогексоний (2% раствор, также для обезболивания).
При сосудистых нарушениях вводятся ионы кальция и брома (в виде растворов). Электрофорез проводится каждый день по 1 процедуре продолжительностью 15-20 мин., общая длительность курса – 10 дней.
Кроме этого, применяются следующие методы лечения:
- наложение электрического поля ультравысокой частоты (по 10 мин. через день, курс лечения – 15 процедур);
- общее облучение ультрафиолетовым светом;
- ванны с нанесением нафталанской нефти на конечности (15 процедур через день);
- плазмаферез для очистки крови от токсинов;
- иглорефлексотерапия;
- гипербарическая оксигенация (снижение последствий оксидативного стресса).
Лечебная гимнастика
При дисфункции вегетативной нервной системы рекомендуется следующий комплекс лечебной физкультуры:
- Исходное положение (и. п.) – положение стоя, ноги раздвинуть на ширину плеч, руки на поясе. Подниматься и опускаться на носках.
- Поочередное поднимание и опускание ног, согнутых в коленях.
- Круговые вращательные движения ногами, полусогнутыми в коленях, в одну и другую сторону.
- На вдохе поднять руки вверх, на выдохе наклониться вперед, руки опустить.
- Круговые движения тазом.
- Приседания (руки вытянуть вперед) на выдохе, возврат в и. п. на вдохе.
- И. п. – лежа на спине. Вращение стопами сначала в одну сторону, затем в другую.
- Поочередное сгибание ног в коленях, при этом стопы скользят по полу.
- Поворот согнутых в коленях ног вправо и влево.
- И. п. – лежа на животе. Приподняться на руках, прогнувшись в пояснице.
- И. п. – стоя, ноги на ширине плеч. На вдохе поднять руки вверх, задержать дыхание на 2-3 секунды, потянувшись вверх, на выдохе – опустить руки вниз.
- На вдохе повернуться влево, разводя руки в стороны, затем вправо.
- Прогнуться назад, отставляя одну ногу назад, затем другую.
Все упражнения выполняются по 4-6 раз с постепенным увеличением физической нагрузки.
Как лечит музыка?
Для снижения выраженности сенсорных расстройств может применяться музыкотерапия. Прослушивание спокойной классической музыки, звуков природы и пения птиц способствует релаксации и расслаблению мышц.
Хирургическое вмешательство
В качестве хирургических способов терапии используется невролиз – оперативное вмешательство, позволяющее освободить нерв от сдавливающих его тканей. Это способствует восстановлению нарушенной нервной проводимости и устранению симптомов нейропаии.
Народные средства
В народной медицине существуют следующие методы устранения нервных расстройств:
- Лечение голубой глиной. Ее можно применять внутрь, для чего из влажной глины нужно скатать шарики и подсушить их на солнце. Глина обладает детоксицирующими свойствами, то есть способствует выведению вредных веществ из организма, а комплекс минералов в ее составе способствует восстановлению проводимости нервных сигналов. Глину также используют наружно в виде влажной аппликации на больное место. Для этого ее разводят водой до кашицеобразного состояния, наносят на кожу и накладывают сверху влажную марлю. Процедуру проводят каждый день, до полного высыхания состава, после чего его нужно смыть. Курс лечения – 2-3 недели.
- При нейропатии лицевого нерва рекомендуется употреблять в пищу спелые финики по 2-3 шт. 3 раза в день.
- При повреждении седалищного нерва проводят массаж с терпентинным или камфорным маслом. Они оказывают согревающее действие, что улучшает микроциркуляцию крови и питание тканей в области поврежденного нерва. Массаж делают каждый день или через день, всего 10 процедур.
- Больные места можно также натирать настойкой розмарина. Для этого 2 ст. л. травы залить 100 мл водки и настоять 2 недели в темном месте. Затем процедить и растирать каждый день кожу в области повреждения.
Меры предосторожности для людей с периферической нейропатией. Прогноз выздоровления
К мерам предосторожности для больных нейропатией относятся следующие рекомендации:
- соблюдение режима труда и отдыха (не доводить себя до переутомления);
- избегать инфекций, переохлаждения;
- вовремя лечить обострение хронических заболеваний (гайморит, фарингит, пиелонефрит, гастрит), чтобы не допустить снижения иммунитета;
- избегать контакта с токсичными веществами (свинец, лаки, краски, растворители), не злоупотреблять алкоголем.
При проведении своевременного лечения прогноз заболевания благоприятный. В запущенных случаях нейропатия может привести к инвалидизации и смерти больного. Наиболее распространенной формой поражения ПНС среди пациентов всех возрастных групп является периферическая полинейропатия, то есть повреждение нескольких нервов.
Это нарушение требует различных подходов к терапии, так как его формы отличаются по этиологии – генетические отклонения, сахарный диабет, алкоголизм, отравление токсинами, инфекционные патологии и другие факторы. Тактика лечения направлена в первую очередь на устранение причины возникновения нейропатии.
Видео о нейропатии
Про невропатию периферических нервов:
https://youtube.com/watch?v=gzoeqM2S1Ew%3Ffeature%3Doembed
Вопрос-ответ
Как проявляется периферическая нейропатия?
У некоторых это может проявляться онемением, покалыванием, избыточной чувствительностью к прикосновению (парестезия), или слабостью мышцы. У других могут быть более выраженные симптомы, включая острую боль (особенно ночью), гипотрофия мышцы, паралич, или дисфункция железистой ткани или органа.
Как понять, что у тебя нейропатия?
Симптомы нейропатии Пациент может ощущать онемение конечностей, покалывание, чувство ползающих мурашек без нанесения раздражения, жжение, болевой синдром, шаткость походки, периферическую – нарушение проводимости импульса от центральной нервной системы к органам, которые связаны с поражёнными нервными волокнами.
Что надо пить при нейропатии?
Нейромидин таблетки 20мг 50шт Лечение нервной системы Октолипен таблетки п/о плен. 600мг 30шт Тиолепта в компл. Тиолепта таблетки п/о плен. Тиоктовая кислота концентрат для приг. Вессел ДУЭ Ф капсулы 250 ле 60шт Актовегин таблетки п/о плен. Тиолипон концентрат для приг. Ещё
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы испытываете покалывание, онемение или слабость в конечностях, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может предотвратить дальнейшее ухудшение состояния.
СОВЕТ №2
Следите за уровнем сахара в крови: диабет является одной из основных причин периферической нейропатии. Регулярное измерение уровня глюкозы и соблюдение диеты помогут контролировать заболевание и снизить риск осложнений.
СОВЕТ №3
Занимайтесь физической активностью: регулярные упражнения могут улучшить кровообращение и укрепить нервную систему. Консультируйтесь с врачом о подходящих для вас физических нагрузках.
СОВЕТ №4
Изучите варианты лечения: существуют различные методы лечения периферической нейропатии, включая медикаменты, физиотерапию и альтернативные методы. Обсудите с врачом, какие из них могут быть наиболее эффективными для вашего случая.